La symphonie dissonante de l'État : comment promouvoir la santé auditive tout en bâillonnant ceux qui en parlent
Taxer la pub des audioprothésistes jusqu'à 80% : l'État veut réduire le bruit médiatique des acteurs qu'il a pourtant missionnés pour améliorer la santé auditive des Français. Logique, non ?
Aujourd'hui, j'aimerais exprimer mon mécontentement face à l'incohérence troublante de nos députés qui cherchent à reprendre d'une main ce qu'ils ont accordé de l'autre.
En 2019, les députés ont acté l'entrée en vigueur du « 100% santé audio » pour rendre les aides auditives plus accessibles financièrement et ainsi améliorer la santé auditive de la population française.
Et aujourd'hui, ces mêmes élus voudraient taxer les professionnels de l'audio qui osent faire de la publicité à la télévision pour encourager les Français à lutter contre la perte d'audition.
Quelle ironie !
Je lis ce matin dans l'Argus de l'assurance que :
La députée Stéphanie Rist (Renaissance) défend un amendement du PLFSS visant à taxer les dépenses publicitaires des entreprises d'aides auditives. Le taux serait de 40 %, voire 80 % pour les publicités mentionnant des promotions.
Les partisans dénoncent des publicités "excessives et trompeuses", craignant un sur-appareillage et une hausse des coûts.
Depuis le 100% Santé en 2019, l'utilisation des prothèses auditives a augmenté de 75 %, selon la Drees. Parallèlement, la publicité pour ces aides a explosé, même sur le service public.
Personnellement, je trouve que cette augmentation est une bonne chose, car la France part de loin. Plusieurs études révèlent un taux d'équipement effroyablement bas.
La majorité des personnes souffrant de presbyacousie ne sont pas équipées d'appareils leur permettant de retrouver une audition normale (en clair : entendre correctement).
C'est pourquoi cette nouvelle manifestation de l'interventionnisme étatique me pose trois problèmes majeurs, que je vais vous exposer.
Mais avant d'entrer dans le vif du sujet, permettez-moi de partager quelques chiffres et une définition.
La presbyacousie, c’est…
La presbyacousie est une perte d'audition liée à l'âge touchant la majorité des individus. Ce phénomène naturel résulte du vieillissement des cellules de l'oreille interne, accentué par des facteurs génétiques et environnementaux.
L'exposition prolongée au bruit est un facteur aggravant majeur, accélérant la dégradation auditive. Les conséquences sont à la fois physiques (fatigue, hypertension) et psychologiques (stress, dépression). Certaines maladies et habitudes de vie peuvent également influencer la presbyacousie.
Au début, le cerveau s'adapte en se concentrant sur les fréquences basses et moyennes. Cependant, avec la progression de la presbyacousie, la communication devient de plus en plus difficile. La prévention, notamment en limitant l'exposition au bruit, et la consultation précoce d'un spécialiste sont essentielles pour préserver l'audition.
Quelques chiffres pour situer le sujet
65% des plus de 65 ans ont une déficience auditive.
Après 50 ans, une personne sur trois signale des problèmes d'audition. Ce chiffre grimpe à plus d'une sur deux après 80 ans.
L'enquête « Handicap-Santé » de 2014, menée par la Direction de la Recherche, des Études, de l'Évaluation et des Statistiques (DREES), a révélé qu'en 2008 :
10 millions de Français présentaient une limitation fonctionnelle auditive (LFA)
4,7 millions avaient une LFA légère (8% de la population)
3,5 millions avaient une LFA moyenne (5,9%)
En incluant les personnes en institution, la prévalence globale atteint 16%.
Plus récemment, en 2017, les organisations représentatives des audioprothésistes estimaient à environ 6 millions le nombre de malentendants en France, soit 9,3% de la population totale.
Ces chiffres soulignent l'importance croissante de la prise en charge de la perte auditive et de la sensibilisation à ce problème de santé publique.
Ce que fait et ne fait pas le 100% santé
Le 100% santé acoustique facilite l’accès aux soins.
En revanche, il ne facilite pas la prise de conscience d’un besoin par les publics concernés.
Et c’est pourquoi nous avons besoin d’être informés sur ces sujets, afin d’oser pousser la porte d’un cabinet d’audioprothésiste…
Et c’est pourquoi, selon moi, cette attaque scandaleuse des parlementaires est problématique. Je vais m’expliquer en trois points.
Primo, l'État confond régulation et prédation fiscale
L'amendement proposé par la députée Stéphanie Rist (Renaissance) au PLFSS illustre parfaitement l'ambivalence d'un État qui ne sait plus sur quel pied danser. En proposant une taxation draconienne des dépenses publicitaires pour les aides auditives - jusqu'à 80% pour les communications promotionnelles - le législateur adopte une posture particulièrement contestable.
Une approche fiscale contre-productive
Cette mesure soulève une question fondamentale : quelle est la véritable finalité de cette taxation ?
Si les dispositifs médicaux auditifs présentent un risque pour la santé publique ou font l'objet de pratiques commerciales abusives, la logique voudrait qu'on en interdise purement et simplement la publicité, comme c'est le cas pour le tabac.
À l'inverse, si ces dispositifs sont reconnus comme bénéfiques - ce que confirme leur intégration dans le dispositif "100% Santé" - pourquoi en entraver la promotion ?
Un triple préjudice économique
Cette taxation à taux élevé constitue une triple pénalité :
Pour les fabricants et distributeurs, contraints de réduire leur communication ou d'en absorber le surcoût
Pour les médias, privés d'une source légitime de revenus publicitaires
Pour les patients potentiels, moins bien informés sur des solutions pouvant améliorer significativement leur qualité de vie
Une régulation qui masque mal ses intentions fiscales
Plus qu'une mesure de régulation, cette taxation apparaît comme un expédient budgétaire opportuniste. L'État, plutôt que d'assumer une position claire - interdiction ou autorisation de la publicité - choisit une voie médiane qui ressemble davantage à une ponction fiscale qu'à une politique de santé publique cohérente.
Cette approche court-termiste, motivée par des considérations budgétaires immédiates, néglige les enjeux de fond : l'information des patients et l'accès aux soins.
Deuzio, c’est contre productif
Le législateur a instauré le 100% santé sur ces dispositifs pour trois bonnes raisons
Enjeux de santé et d’inclusion pour la personne âgée
La déficience auditive va bien au-delà d'une simple baisse de l'audition. Elle déclenche une cascade d'effets néfastes sur la santé globale d'une personne.
Cette condition accélère le déclin cognitif1, affaiblit les interactions sociales, peut provoquer des états dépressifs et même mener à la démence. L'isolement qui en découle affecte les aspects mentaux, psychologiques et cognitifs de l'individu.
Fait marquant : une personne souffrant d'une perte auditive de 25 dB présente des fonctions cognitives comparables à celles d'une personne de 6,8 ans son aînée.
Enjeux économiques
Le coût économique du déficit auditif non appareillé est considérable.
Une étude britannique de 2006 estimait le coût total du déficit auditif en Europe à 284 milliards d'euros.
Plus récemment, une étude médico-économique française a évalué les coûts intangibles associés au déficit auditif à environ 23,5 milliards d'euros en France métropolitaine.
L'appareillage auditif permet d'éviter des coûts intangibles pour l'Assurance maladie d'environ 6,6 milliards d'euros.
Si le taux d'appareillage en France atteignait le taux optimal de 50%, les coûts évités s'élèveraient à 2,1 milliards d'euros.
Enjeux sociaux
L'observance, c'est-à-dire le port régulier et effectif d'une prothèse auditive, est essentielle pour maximiser les bénéfices de l'appareillage. En France, un taux d'observance de 100% permettrait de réduire les coûts de 665 millions d'euros supplémentaires.
Heureusement, la France affiche un taux d'observance satisfaisant : seules 10% des personnes appareillées ne portent pas leurs appareils ou les portent moins d'une heure par jour.
Cette bonne observance est en partie due à un taux de satisfaction élevé de 84%. La satisfaction du patient, facteur clé d'observance, dépend largement du professionnalisme de l'audioprothésiste et de son engagement dans le suivi du patient.
Et c’est justement le troisième point de mon argumentation…
Tertio, c’est méconnaître le parcours de santé du patient souffrant de presbyacousie
Les consommateurs qui décident de s’équiper n’achètent pas leur prothèse audio au rayon HI-FI de Darty !
Ils doivent rencontrer deux professionnels de santé spécialisés et suivre un long parcours de santé au cours duquel ils seront évalués, informés et suivis.
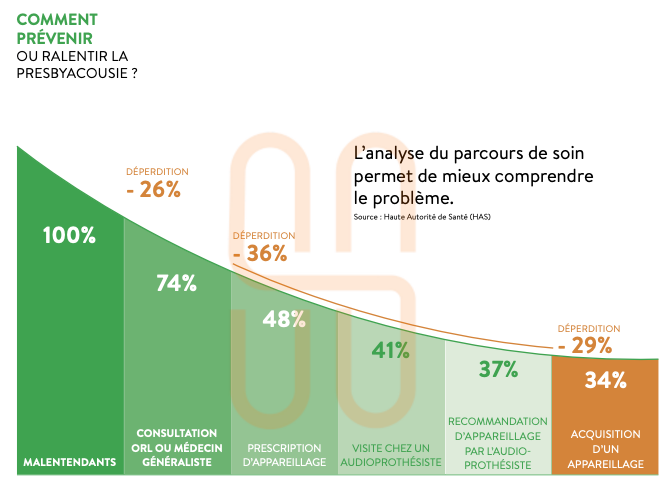
Le parcours de santé du patient souffrant de presbyacousie
Le patient doit d'abord consulter un ORL qui évalue la perte auditive : il réalise un bilan préprothétique, mesurant l'ampleur et la nature de la perte auditive.
L'audioprothésiste effectue ensuite un examen plus approfondi : il ne s'agit pas seulement de déterminer ce que la personne entend ou non, mais comment elle comprend, pourquoi, et comment on peut corriger. Cet examen comprend :
L'évaluation du seuil de tolérance aux sons ("Levez la main dès que c'est désagréable").
L'identification du moment où le son devient agréable, pour comprendre comment le cerveau traite habituellement les sons.
Des tests de compréhension où des mots sont diffusés par haut-parleur, analysant ce que le patient comprend plutôt que ce qu'il entend simplement.
Ils procèdent ensuite au choix de l'appareillage : des tests complémentaires sont réalisés, les différentes solutions sont expliquées au patient, qui les essaie. Les réglages sont ajustés jusqu'à obtenir un résultat satisfaisant, tant sur le plan auditif que psychologique.
Après l'adoption de l'appareil, un suivi est assuré tous les six mois.
Et à ce propos, une étude apporte un éclairage édifiant sur l’attrition
Le dépistage de la surdité n'est pas systématique, ce qui entraîne une attrition significative dans le parcours de soins identifiée par la HAS.
Sur 100 malentendants, seulement 74 consultent un médecin généraliste ou un ORL pour leurs problèmes auditifs.
Parmi ces 74 patients, seuls 48 se voient prescrire un appareillage, le médecin jugeant parfois la surdité trop légère ou identifiant des contre-indications comme l'hyperacousie, les acouphènes ou les allergies.
Sur ces 48 personnes avec prescription, 41 consultent un audioprothésiste, 37 reçoivent un avis favorable, et finalement, seules 34 s'équipent d'audioprothèses.
Cette cascade illustre les nombreux obstacles sur le chemin de l'appareillage auditif.
Vous voyez le problème, n’est-ce pas ?
Vous voyez la contradiction dans l’attitude du législateur ?
L’État ne peut pas d’un côté promouvoir la prévention et de l’autre ralentir la prévention.
Quel est le problème de l’audioprothèse ?
La surdité est souvent perçue comme un signe de vieillissement, une dégradation du corps et des capacités sensorielles. Cette perception négative est renforcée par la crainte d'être stigmatisé socialement.
En effet, 67 % des malentendants non appareillés se sentent rejetés en raison de leur déficience auditive. Cette stigmatisation, couplée à une méconnaissance des avancées technologiques en matière d'audioprothèses, entraîne un retard dans l'adoption de ces dispositifs.
Les patients prennent en moyenne « 7 ans de réflexion » avant de s'équiper. Le déni du vieillissement et la peur de porter un appareil stigmatisant constituent des obstacles majeurs à l'adoption des aides auditives.
Donc, en synthèse, le problème porte sur trois postes :
On en a une image fausse : les dispositifs actuels n’ont plus rien à voir avec le sonotone d’il y a 20 ans, qui dépassait derrière l’oreille
On ne s’équipe pas, ou trop tard, alors que la prévention ralentit la perte accoustique
On ne sait pas quoi faire en cas de problème
Ce sont des questions auxquelles les audioprothésistes peuvent répondre, à condition que les consommateurs les leur posent.
Comment sensibiliser les Français ?
Si les consommateurs ne posent pas ces questions ou n’osent pas rencontrer des audioprothésistes, comment faire pour les informer ?
Première possibilité : organiser une campagne de communication nationale qui coûte une blinde et dure des années, comme les actions en faveur de la sécurité routière ou de la lutte contre le tabagisme. Problème : le coût, le budget que l’Etat n’a pas.
Deuxième possibilité : créer des partenariats public-privé pour que la campagne susmentionnée soit relayée dans des actions de communication supportées par des parties prenantes qui ont - nécessairement - intérêt à cette promotion.
Troisième possibilité : laisser les acteurs privés faire le taf, en admettant, bien entendu, qu’ils ne le feront pas pour la gloire. C’est - me semble-t-il, la situation actuelle.
Comme pour tous les sujets de prévention, l’adoption d’usage vertueux passe par l’information. Cette information coûte cher. Elle peut être prise en charge par un Etat qui en a les moyens, ou par des parties prenantes privées qui peuvent en retirer une contrepartie car c’est comme ça que cela fonctionne !
Vouloir casser cette dynamique, c’est envoyer un message très négatif aux acteurs qui pourraient jouer un rôle de facilitateur dans l’adoption d’usages préventifs qui, au global, seront plus positif pour la santé et la vie en France.
Pourquoi une députée, par ailleurs médecin, ne veut-elle pas le comprendre ?
Post-scriptum conclusif
Cette actualité parlementaire fait particulièrement écho à mes travaux récents. En effet, j'ai eu le privilège de réaliser pour Doro une étude approfondie sur la presbyacousie, synthétisée dans un livre blanc qui fait aujourd'hui référence. Les données et analyses que je partage dans cet article en sont directement issues.
Le livre blanc s'impose comme un outil de communication puissant : il permet de structurer une réflexion, d'affirmer une expertise et de mobiliser autour d'enjeux essentiels. Vous avez un sujet qui mérite une analyse approfondie ? Un projet innovant à valoriser ? Une problématique complexe à vulgariser ?
Mettons en lumière vos expertises. Contactez-moi pour explorer ensemble les possibilités de collaboration.
une étude publiée dans The Lancet en juillet 2023 révèle que le port d'un appareil auditif pourrait réduire de moitié le risque de déclin cognitif.