Consentement et troubles neurocognitifs : le guide HAS promet des méthodes, il livre des principes
Décryptage du guide de novembre 2025 sur le recueil du point de vue des personnes âgées avec TNC en ESSMS. Ce qu'il apporte, ce qu'il oublie, et pourquoi ça compte.
La HAS a publié en novembre 2025 un guide intitulé « Recueillir le point de vue des personnes âgées atteintes de troubles neurocognitifs modérés à sévères en ESSMS » (ici pour le consulter).
Sur sa page de présentation, l’institution annonce un document qui apporte aux professionnels des « éclairages sur la mise en œuvre de la démarche de recueil » du point de vue des personnes accompagnées.
Mais le guide lui-même, en page 2, va plus loin : il promet « des méthodes pour la mise en œuvre » de cette démarche.
Donc, le lecteur s’attend à du concret, pratique.
Et il tombe des nues (ou pas) en découvrant de la théorie, de l’incantation.
Entre l’éclairage et la méthode, il y a un écart — et c’est précisément cet écart qui fait l’objet de mon analyse.
Parce que la promesse est forte. Recueillir le consentement d’une personne atteinte de troubles neurocognitifs, c’est le quotidien le plus tendu du médico-social : lever ou laisser dormir, administrer un traitement refusé, poser une barrière de lit.
Pour un directeur d’EHPAD, c’est un sujet de pratiques et de risque juridique. Pour tous les autres décideurs de la Silver économie, c’est un indicateur de maturité d’un secteur qui peine à standardiser ses pratiques éthiques. Les deux devraient lire ce qui suit.
Ce que le guide prétend être — et ce qu’il est
Le document, adopté par la CSMS le 4 novembre 2025, cible les professionnels de l’ensemble des ESSMS — EHPAD, EHPA, SAAD, SPASAD, SSIAD, CLIC.
Produit par un groupe de travail de dix experts (gériatres, psychogériatres, cadres de santé, directrice d’ESSMS, aidants), relu par les grandes fédérations (FEHAP, SYNERPA, AD-PA, France Alzheimer), il s’inscrit dans la continuité de deux travaux HAS antérieurs : le guide méthodologique EHPAD 2023 et le socle scientifique 2025.
Trois documents en trois ans sur le même sujet — un corpus de plus de 80 pages que les établissements sont censés s’approprier.
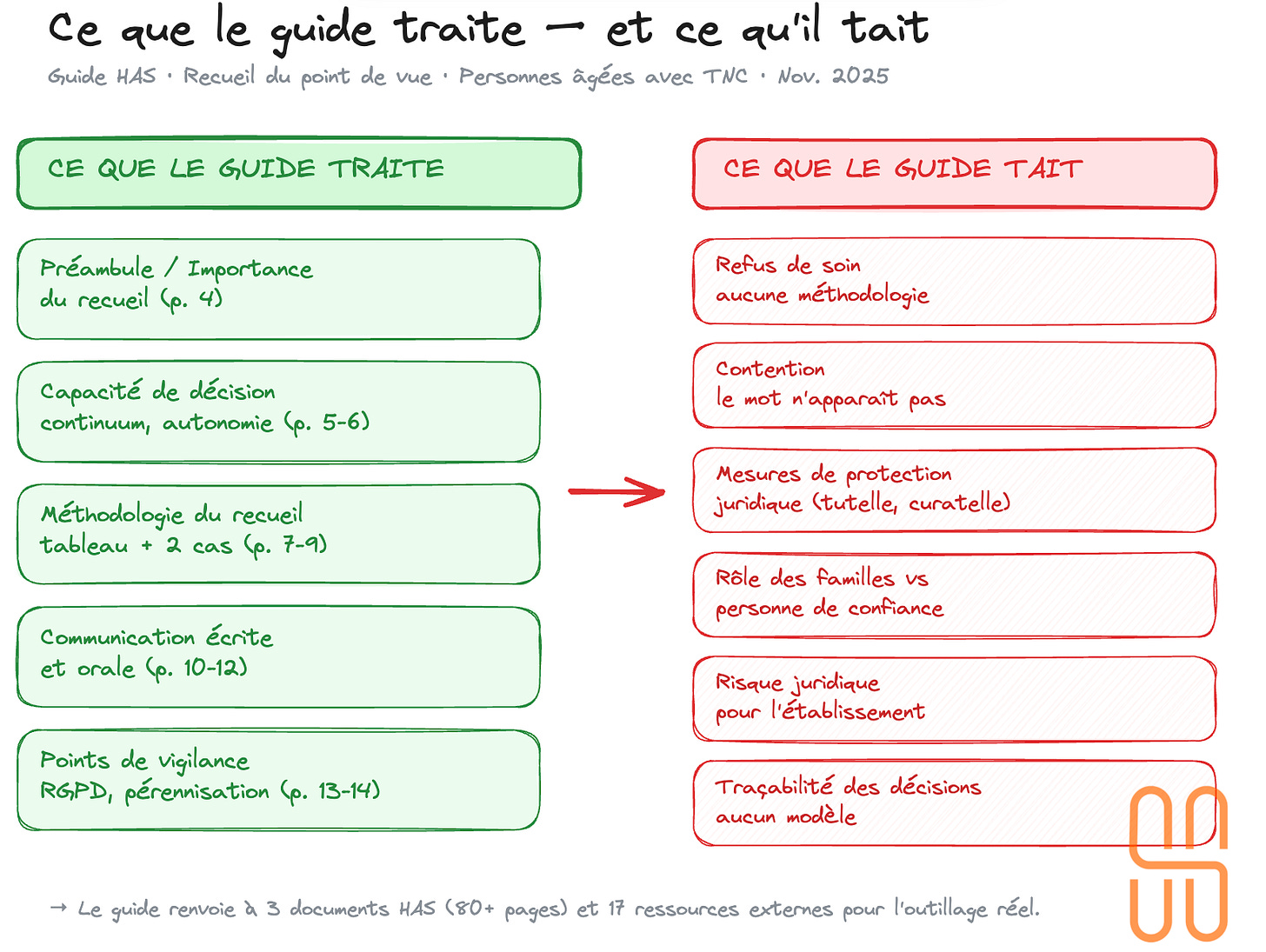
Sur les 18 pages du guide, le contenu effectif en occupe une dizaine, articulé en cinq sections : un préambule sur l’importance du recueil du point de vue (p. 4), un cadrage de la capacité de décision (p. 5-6), une méthodologie du recueil avec tableau et deux cas pratiques (p. 7-9), des recommandations de communication (p. 10-12), et des points de vigilance incluant le consentement RGPD et la pérennisation (p. 13-14).
L’écart entre la promesse et la livraison est net. Pas d’arbre décisionnel, pas de grille de recueil prête à l’emploi, pas de processus étape par étape, pas de modèle de traçabilité. Le guide renvoie explicitement à d’autres documents pour la mise en œuvre concrète : « Les caractéristiques, mises en œuvre et limites des différentes méthodes sont présentées dans le guide méthodologique HAS 2023, p. 12-17 » (p. 8). C’est un méta-guide : un document d’orientation qui pointe vers d’autres documents pour l’outillage réel.
Quel est le coût collectif d’un guide qui ne sera pas vraiment exploité ?
La HAS publie environ six productions de fond par an pour le champ médico-social. Elle a elle-même créé un programme « Amélioration de l’impact des recommandations 2023-2028 » — reconnaissance implicite que l’impact réel de ses publications reste mal documenté.
À ce jour, il n’existe pas de dispositif de suivi spécifique pour ce guide, et les preuves d’impact causal des recommandations HAS sur les pratiques restent, selon ses propres termes, « à structurer ».
Le risque est connu et récurrent : sans kit opérationnel, sans levier d’injonction directe, le document finit dans la « bibliothèque qualité » des établissements — mobilisé défensivement lors des évaluations, peu transformant au quotidien.
Ce n’est pas un scoop. Les guides yaka faukon écrits et relus par des comités théodule sans autre enjeu que leur publication servent en général à caler les armoires.
Pour qu’un guide change réellement les pratiques, trois conditions doivent être réunies — et aucune ne l’est ici.
Le contenu lui-même doit être pédagogique et actionnable : pas seulement poser des principes, mais fournir des outils transposables — fiches-réflexes, arbres décisionnels, modèles de traçabilité, cadrage juridique vulgarisé qui dédramatise autant qu’il informe.
La publication ne peut pas être un point d’arrivée. Dans une société de l’infobésité, un document posé sur un site institutionnel ne suffit pas : il doit être intégré dans une stratégie de diffusion et de promotion active — relais par les fédérations, déclinaison en formats courts, intégration dans les plans de formation, appropriation par les directions d’établissement. C’est ce que je recommande systématiquement quand j’accompagne la production d’un livre blanc : penser la diffusion avant même la rédaction, parce qu’un contenu excellent qui ne circule pas est un contenu qui n’existe pas.
Prévoir des moyens de suivre la mise en œuvre. Par des indicateurs simples, des retours d’expérience structurés, des temps d’échange entre pairs qui permettent de mesurer si le guide a été lu, compris, et surtout appliqué.
Sur ces trois plans, le guide de la HAS arrive nu.
Ce qui tient : les apports réels
Soyons justes. Ce guide contient plusieurs apports substantiels.
La capacité décisionnelle comme continuum
La section 2 (p. 5-6) pose un cadrage conceptuel solide. Le guide affirme que « la capacité décisionnelle doit être envisagée comme un continuum, et non comme une capacité binaire et définitive » (p. 5). C’est une prise de position importante, à contre-courant d’une pratique de terrain encore largement binaire (« il comprend / il ne comprend pas »). Le document détaille les facteurs de variation — type de décision (certitude, risque, ambiguïté), moment de la journée, contexte émotionnel — avec une granularité bienvenue.
L’alerte sur les tests cognitifs
« Les tests de repérages neurocognitifs (MMSE, MoCA) ne sont pas adaptés pour considérer l’aptitude à consentir ou à prendre une décision » (p. 6). C’est un rappel essentiel. Sur le terrain, le score MMSE est encore régulièrement utilisé comme proxy de la capacité à consentir. Que la HAS l’écrive noir sur blanc a une valeur normative réelle.
Le tableau méthodes/profils (p. 8)
Probablement l’élément le plus utile du document. Le tableau croise sept profils de personnes accompagnées avec les méthodes de recueil adaptées (questionnaires simplifiés, entretiens semi-directifs, photolangage, observation). C’est un outil d’orientation, pas un protocole — mais un point de départ structurant.
Les cas pratiques (p. 9)
Deux vignettes cliniques — M. P., 85 ans en UHR, et Mme D., 82 ans à domicile. L’exemple de M. P. est particulièrement parlant : recueil auprès d’une personne non verbale, supports visuels, rythme de réponse de 5 à 10 secondes, vérification des conditions sensorielles. C’est du concret. On regrette qu’il n’y en ait que deux.
Ce qui manque : la critique structurée
Opérationnalité
Un directeur d’EHPAD qui lit ce guide lundi matin sait-il quoi faire différemment lundi après-midi ?
Pas vraiment.
Le document décrit des principes mais ne fournit aucun processus formalisé. Pas de logigramme décisionnel, pas de grille de recueil type, pas de modèle de compte-rendu, pas de fiche de traçabilité.
La section 5.3 (« Que faire des informations recueillies », p. 14) est symptomatique : elle liste des principes (anonymiser, partager, analyser, réajuster) sans jamais décrire le comment. Qui rédige ? Sous quelle forme ? Où est-ce archivé ? Quel lien avec le projet personnalisé ?
Complétude
Plusieurs sujets cruciaux sont absents ou à peine effleurés :
Le refus de soin n’est pas traité. Le guide parle du « recueil du point de vue » mais jamais de ce qui se passe quand ce point de vue est un refus — refus de traitement, d’alimentation, d’hygiène. C’est le cas le plus fréquent et le plus anxiogène pour les équipes. L’unique mention d’un refus (Mme D., p. 9, qui refuse les aides techniques) ne suscite aucune méthodologie généralisable.
La contention : le mot n’apparaît pas dans le document. La contention — physique, chimique, architecturale — est pourtant le point de friction quotidien le plus intense entre consentement et sécurité.
Les mesures de protection juridique : la « désignation d’un représentant légal ou de la personne de confiance » (p. 6) est mentionnée en passant, mais l’articulation entre recueil du point de vue et existence d’une tutelle ou curatelle n’est jamais traitée. Que se passe-t-il quand le tuteur et la personne protégée expriment des souhaits contradictoires ?
Le rôle des familles : le principe est posé — le point de vue des proches « vient en complément, sans s’y substituer » (p. 4) — mais jamais outillé. Comment gérer le conflit entre un fils qui veut que sa mère soit attachée à son lit pour ne pas tomber pendant la nuit et une mère qui refuse ?
Le risque juridique et la traçabilité : aucune mention de la responsabilité de l’établissement en cas de décision sans recueil formalisé, aucun modèle de formulaire, aucune recommandation de support (DUI, registre dédié).
Accessibilité
Le guide cible les « professionnels des ESSMS » (p. 2) — y compris aides-soignants et auxiliaires de vie.
Or il est rédigé dans un registre conceptuel qui suppose une familiarité avec l’éthique du soin : « hétéronomie », « décision sous ambiguïté », « anosognosie » (p. 5) sont utilisées sans vulgarisation suffisante.
La section communication (p. 10-12) est la plus accessible mais la moins spécifique aux TNC : police 14 points, phrases courtes, parler à hauteur de visage — du bon sens professionnel, pas un apport méthodologique nouveau.
Et le guide l’assume implicitement : la section « Ressources complémentaires » (p. 16) liste 17 outils externes qui constituent l’outillage réel qu’il ne fournit pas lui-même.
Ce que ce guide révèle du secteur
Le dilemme protection/liberté, toujours non résolu
Ce guide est un nouveau chapitre d’une tension que le médico-social ne sait pas résoudre opérationnellement : comment protéger une personne vulnérable tout en respectant sa liberté de choix ?
Le principe est posé — « la personne autonome peut gérer seule ses décisions, y compris en cas de dépendance » — mais pas la grammaire opérationnelle pour le traduire au quotidien.
Le terrain, ce sont des équipes en sous-effectif chronique, un turn-over qui empêche la continuité relationnelle (condition sine qua non du recueil du point de vue d’une personne avec TNC), une formation initiale insuffisante sur l’éthique du consentement, et une pression des familles qui pousse vers la sécurité au détriment de la liberté.
Le guide mentionne la nécessité d’une « personne ou équipe ressource » (p. 7) — mais combien d’EHPAD ont les moyens d’en dédier une ?
Le consentement, marqueur de maturité économique
Pour un décideur qui regarde le médico-social, le consentement des personnes avec TNC n’est pas un sujet périphérique. C’est un indicateur structurel de qualité, au même titre que le taux d’encadrement ou le taux de chutes. Un établissement qui formalise et trace le recueil du consentement a investi dans ses processus, ses équipes, sa culture éthique.
Le fait que la HAS doive encore publier un guide sur le « pourquoi » du recueil du point de vue — en 2025, vingt-trois ans après la loi qui a consacré les droits des usagers — dit quelque chose de l’état réel du secteur. La montée en qualité éthique sera longue, coûteuse, et ne se fera pas par l’accumulation de guides. Elle se fera par l’investissement dans les moyens humains, la formation, et les outils de traçabilité.
Le verdict Longévité
À retenir : le cadrage de la capacité décisionnelle comme continuum (p. 5), la mise en garde contre l’usage du MMSE comme proxy du consentement (p. 6), le tableau d’orientation méthodes/profils (p. 8), et les deux vignettes cliniques (p. 9) — trop peu nombreuses mais pertinentes.
À compléter : pour la méthodologie de recueil, aller chercher le guide HAS 2023 (p. 12-17 et 43-51) et le socle scientifique 2025 (p. 26-30). Pour le refus de soin, la contention et les mesures de protection juridique, se tourner vers la jurisprudence et les travaux de l’Espace éthique. Pour la traçabilité et le risque juridique, formaliser en interne — le guide ne fournit aucun modèle.
Le mot de la fin : ce guide est un bon document de principes et un mauvais outil méthodologique — exactement l’inverse de ce que le terrain attend. Il dit le « pourquoi » avec justesse. Il esquisse le « quoi » avec prudence, et laisse le « comment » à d’autres.
Reste une question que le lecteur est en droit de poser : à qui ce guide est-il réellement destiné ?
Trop conceptuel pour l’aide-soignante qui gère un refus de toilette à 7h du matin,
Trop sommaire pour le médecin coordonnateur qui cherche un cadre décisionnel,
Trop déconnecté du risque juridique pour le directeur d’établissement — il finit par ne parler pleinement à personne.
Et c’est peut-être là son vrai défaut : un document pensé pour tout le monde, qui n’outille vraiment personne.
La suite, c'est mon verdict. Ce que ça change pour vous, maintenant. Réservé aux abonnés premium.